Анатомические и функциональные особенности сустава голеностопа
Голеностоп представляет собой подвижное сочленение элементов таранной, малоберцовой и берцовой костей, окруженных комплексом связок, обеспечивающих суставу стабильность в различных положениях при совершении тех или иных движений.
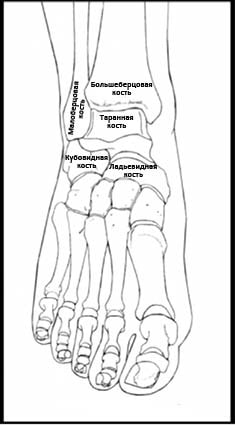
Рис. 1. Анатомические особенности костных структур голеностопа (вид спереди). Таранная и пяточная кости формируют задний стопный отдел и, также, участвуют в образовании подтаранного сустава, внутри которого происходит внутренняя и наружная ротация (инверсия и эверсия) стопы.
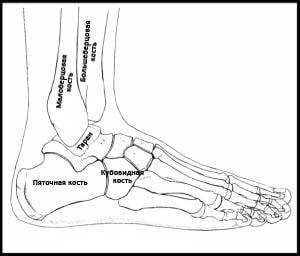
Рис. 2. Анатомические особенности заднего стопного отдела и костных структур голеностопа (вид сбоку). К покрытой суставным хрящом таранной кости, имеющей весьма скудное кровоснабжение, не примыкает ни одна мышца. Именно такая анатомическая структура и является основной причиной сложности костного восстановления (сращения) при переломах, а также образования некроза аваскулярного типа.
Особенности поражения голеностопа артрозом
Одной из наиболее важных особенностей голеностопа является высокий уровень конгруэнтности (площади контактирования его суставных поверхностей друг с другом). Данное условие позволяет сократить местное давление на конкретный суставной участок, а также наиболее эффективно распределить нагрузки.
Травмирование голеностопа, как правило, ведет к изменению формы образующих сустав костей, а также, соответственно, площади их участков соприкосновения. Это увеличивает степень суставного давления, приводит к неоднократному повторному травмированию, а также провоцирует развитие артроза, нередко сопровождаемого потерей хрящевой ткани.
Следующим этапом недуга является нарушение функциональных особенностей хондроцитов и формирование склероза субхондральной кости.
Заключительная стадия остеоартроза характеризуется существенным нарушением суставной анатомии. Изначально гладкий и ровный суставной хрящ, при травмировании, теряет форму и, в результате перманентного трения, разрушается, образуя микрочастички. Попадаемые на поверхность синовинальной оболочки, эти частички провоцируют развитие в ней воспалительного процесса.
При наличии тяжелой формы артрита происходит утрата хрящевой ткани и оголение субхондральной кости, а проникновение в губчатую кость синовинальной жидкости способствует формированию в первой кистозных образований, развитию серьезных воспалительных процессов, а также разрастанию остеофитов.
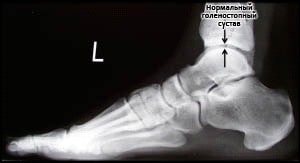
Рис. 3. Боковая рентгенограмма показывает нормальное состояние голеностопа при нагрузке.
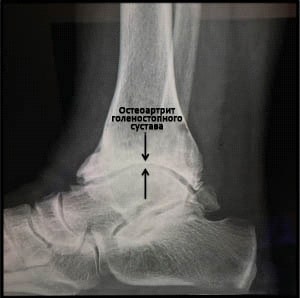
Рис. 4. Рентгенограмма, выполненная при сильной дегенерации голеностопа. На данном снимке мы можем наблюдать остеофиты (костные разрастания) и значительное сужение суставной щели.
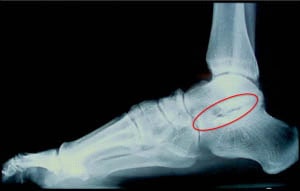
Рис. 5. Рентгенограмма, выполненная при наличии у пациента остеоартрита подтаранного сустава, показывает наличие ярковыраженного сужения суставной щели.
Остеохондральные травмы голеностопа
Травмы таранной кости остеохондрального типа, распространяемые, как правило, на незначительную часть голеностопа, представляют собой местные хрящевые повреждения, а также, иногда, повреждения субхондральной кости.
Чаще всего, данного рода повреждения возникают ввиду малозначительных ротационных, либо сдавливающих нагрузок, приводящих к отслаиванию хрящевой ткани, а также к травмированию субхондральной кости с последующим развитием ее отечностей.
Возникающие в таранной кости остеохондральные повреждения (ОХП) могут распространяться на:
- только хрящевую кань;
- хрящевую ткань и подлежащую кость;
- субхондральную кость без какого-либо травмирования хрящевой ткани.
Также, наличие у пациента ОХП может способствовать развитию в субхондральной кости содержащих жидкость полостей.
Согласно медицинской практике, свыше 90% ОХП таранной кости латерального типа имеют травматическую основу в то время, как медиальные ОХП – лишь 60%. В то же самое время, остеохондральные повреждения могут иметь и нетравматические причины, среди которых врожденные анатомические особенности, аваскулярный некроз и т.д. Нетравматические причины включают хроническую перегрузку стопы, повторяющиеся незначительные травмы и пр.
Важно заметить, что для таких ОХП характерен достаточно низкий уровень восстановительных способностей, что сопряжено с нюансами кровоснабжения таранной кости и расположенной в данной области хрящевой ткани.
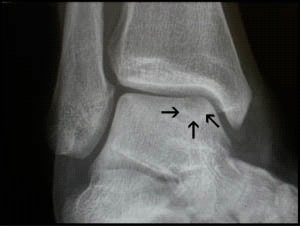
Рис. 6. ОХП таранной кости медиального типа.
Частота проявления артроза стопы и голеностопа
Остеоартроз заднего стопного отдела и голеностопа – явление более редкое, нежели аналогичные виды недугов коленного, тазобедренного, а также других различных суставов нижних конечностей. Для него характерны:
- нестабильность конечности;
- нарушение основных двигательных функций;
- постоянные, либо периодические болевые ощущения.
После того, как специалист диагностировал наличие остеоартроза, ему необходимо выявить его первопричину, позволяющую, в свою очередь, выработать оптимально подходящую тактику лечения.
Симптоматика артроза
Симптомы артроза могут быть различными исходя из локализации, а также типологии дегенерации тканей голеностопного сустава:
- наличие болевых ощущений по фронтальной суставной поверхности говорит об артрозе голеностопа;
- боли при ходьбе в области пазухи предплюсны указывают на наличие подтаранного остеоартроза;
- боли в районе медиально-латерального отдела говорит об остеохондральных изменениях таранной кости;
- так называемые суставные «похрустывания», вкупе с ощущением механической блокады, указывают на присутствие ОХП, а наличие костных шипов – на передний импинджмент.
Диагностика недуга
История болезни
Очень часто пациенты с остеоартртрозом заднего стопного отдела и голеностопа сообщают о предшествующих данному недугу различных травмах: разрывах связок, костных переломах и пр. В этом случае специалисту важно определить не только возраст тех или иных повреждений, но и сами поврежденные на тот момент структуры.
В случае отсутствия в анамнезе предшествующих повреждений, врач устанавливает вероятность наследственной предрасположенности недуга.
Осмотр лечащим специалистом
В процессе осмотра больного специалист изучает общее состояние конечности, сравнивая ее со здоровой, учитывая объемы суставных движений, а также, посредством спецтестирования, проводя оценку функциональных возможностей голеностопа.
На этом этапе диагностирования врачом могут выявляться болезненные ощущения при пальпации медиально-латеральной щели сустава, выпоты в суставной полости, атрофические мышечные изменения голени и т.д.
Постановка диагноза
Для максимально точного и корректного диагностирования остеоартроза, пациенту может назначаться рентгенологическое обследование, позволяющее увидеть наличие:
- остеофитов;
- различной степени сужений суставной щели;
- субхондрального склероза и/или кисты.
При этом, те или иные хрящевые повреждения на рентгеновских снимках отображаться не будут - для этих целей врач назначает МРТ, либо КТ. Данные диагностические методики обеспечивают возможность выявить не только травмы хрящевой ткани, но и выполнить:
- оценку анатомических особенностей мягких суставных тканей и костных структур;
- точную визуализацию подтаранного сустава;
- диагностику кистозных изменений в районах ОХП, отеки костного мозга, участки жидкостных скоплений и т.д.
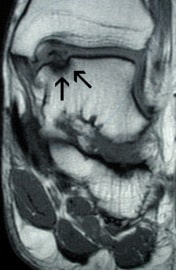
Рис. 7. Визуализация остеохондральной медиальной травмы, выполненная посредством МРТ.
Диагностирование начальной формы остеоартроза в лабораторных условиях не позволяет получить достаточное количество полезной информации для точного определения недуга. Однако, этого вполне хватает для выявления иных видов суставных заболеваний, к примеру артрита ревматоидной группы.
Диагностическая инъекция в подтаранный сустав, либо голеностоп анестезирующего препарата местного действия, обеспечивает возможность точной локализации болевых ощущений и, на основе полученных данных, определения местоположения недуга.
Методики лечения недуга
Консервативные методики
Консервативные методики устранения остеохондрозов заднего стопного отдела и голеностопа, как правило, назначаются пациентам при наличии слабо и средневыраженной степени недуга. Однако, их применение актуально и при более тяжелых формах.
В список процедур при осуществлении консервативного лечения входит:
- прием анальгетиков, а также препаратов противовоспалительного действия нестероидного типа;
- выполнение физиотерапевтических процедур;
- внутрисуставное введение кортикостероидов (дают кратковременный результат);
- стабилизация голеностопа, например, посредством его наружной фиксации.
Уменьшение (модификация) физактивности, в купе со специально разработанными упражнениями общеукрепляющего характера, также способствуют снижению болевого порога и приостанавливают развитие симптоматики.
Важно заметить, что выполнение физиотерапевтических процедур позволяет достичь оптимально эффективных результатов на начальном этапе лечения с использованием консервативных методик. Они помогают сохранить естественную мышечную силу, нормальную суставную подвижность, проприоцептивную чувствительность и т.д. Ко всему прочему, специально подобранные спортивные занятия, такие, как плавание и велопрогулки, стабилизируют массу тела, что дополнительно способствует снижению нагрузки на суставы.
К другим процедурам, выполняемым в рамках консервативной методики лечения и обеспечивающих уменьшение болевых ощущений, также относится использование обычных и ортопедических стелек, брейсов, иных видов устройств фиксации стопы и голеностопа и пр.
Хирургические методики
Лечение с применением хирургических методик показано, как правило, больным с тяжелыми формами остеоартрита, либо в ситуациях, когда консервативное лечение не приносит необходимых результатов.
В современной медицине используются следующие хирургические технологии:
Артроскопия
Хирургические вмешательства по артроскопической технологии состоят, как правило, из следующих этапов:
- чистка сустава (дебридмент и синовэктомия);
- извлечение свободных тел, находящихся внутри сустава;
- удаление остеофитов;
- хондропластика (замещение хрящевой ткани).
Согласно многолетней медицинской практике, устранение остеоартрозов по технологии артроскопии является одним из наиболее эффективных решений, позволяющих достичь высоких результатов в долгосрочной перспективе.
Остеотомия большеберцовой кости
В ряде клинических ситуаций остеоартроз голеностопа вызван нарушением распределения нагрузки ввиду деформационных изменений большеберцовой кости. В этом случае, устранить данную проблему наиболее результативно позволяет проведение остеотомии.
Артродез голеностопа
Для эффективного устранения болевых ощущений в области голеностопа специалистами применяется артроскопический или открытый артродез, включающий удаление с суставной поверхности хрящевой ткани и последующее соединение концевых частей костей специальными винтами или пластинами.
Минусом данной процедуры является утрата некоторых сгибательных функций стопы. Однако, подавляющее большинство пациентов достаточно легко переносят эту операцию.
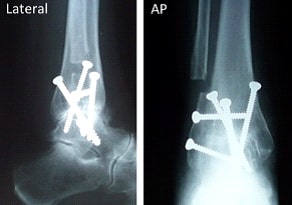
Рис. 8. Артродез (замыкание) голеностопа.
Тотальное эндопротезирование голеностопа
Особенностью данной операции является замена искусственными протезами суставных частей таранной и большеберцовой костей. Такая процедура считается оптимальным решением для пациентов пожилого возраста с небольшими деформационными изменениями сустава. Ее главными преимуществами считаются:
- купирование болевых ощущений;
- сохранение подвижности голеностопа;
- сокращение нагрузки на суставы.
Однако, несмотря на достаточную эффективность полного эндопротезирования, данная методика требует регулярного повторения ввиду ограниченного срока службы конструкции протеза (8-10 лет).
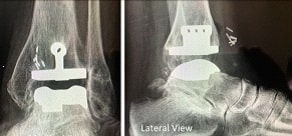
Рис. 9. Тотальное эндопротезирование голеностопа.
Артродез подтаранного сустава
Такая хирургическая процедура заслуженно считается максимально результативной практически во всех клинических ситуациях. Суть ее заключается в извлечении частей субхондральной кости и хрящевой ткани, а также последующем их соединении при помощи винтов и/или хирургических скобок.
В процессе операции, с целью обеспечения оптимально плотного прилегания поверхностей суставов, может выполняться костная пластика.
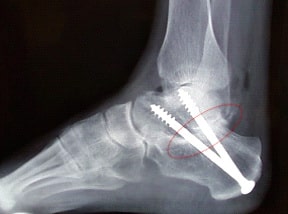
Рис. 10. Артродез подтаранного сустава
Микрофрактуринг и дебридмент
Данная операция, в подавляющем большинстве случаев, используется для артроскопического устранения поврежденных нестабильных частей хрящевой ткани таранной кости, диаметром менее 1,5 см.
Методика характеризуется повышенной эффективностью и помогает в 90% случаях.
Пересадка хрящевой ткани (остеохондральная трансплантация)
Замещение хрящевыми и костными трансплантатами поврежденной поверхности сустава проводится при отсутствии эффекта от других хирургических методик, а также существенных размерах ОХП.
Операция может проводиться по двум вариантам:
- вариант ИАХ подразумевает лабораторное выращивание хондроцитов пациента с последующим пересаживанием полученной клеточной массы на поврежденный суставной участок;
- вариант ОХАТ заключается в заборе хряще-костной структуры из бедренной кости, либо мыщелка, и пересадкой его в пораженное недугом костное ложе.
Стоимость услуг
| Название | Стоимость |
|---|---|
|
Первичное посещение кабинета специалиста
|
2 400 рублей |
|
Повторное посещение кабинета специалиста
|
бесплатно |
|
Постановка «блокады» (без учета стоимости препарата «Дипроспан»)
|
1 000 рублей |
|
PRP-терапия и плазмолифтинг
|
4 000 рублей (одна инъекция) |
|
Лечение недуга
|
39 500 рублей |
|
Артроскопический голеностопный артродез
|
89 500 рублей |
|
Послеоперационное посещение специалиста в клинических условиях
|
бесплатно |