Анатомические особенности сустава плеча
Плечевой сустав представляет собой шарообразное сочленение ключицы, а также лопаточной и плечевой костей. При этом, плечевая головка соединяется с гленоидом – суставной лопаточной впадиной, имеющей уплощенную форму.
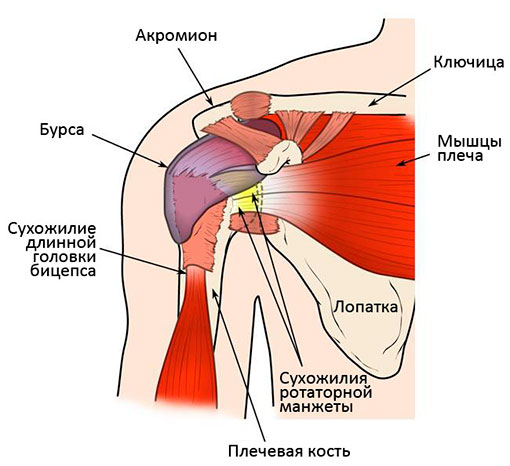
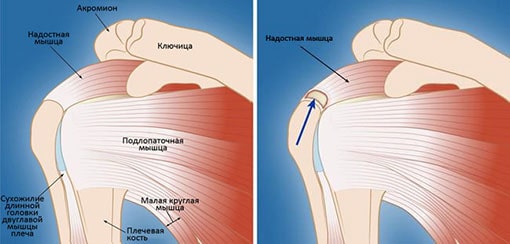
На рисунке показаны основные элементы, образующие плечевой сустав.
Удержание головки плеча в гленоиде обеспечивается непосредственно вращательной манжетой или, как ее еще называют, сухожильно-мышечной муфтой. Именно манжета, а точнее ее сухожилия и мышцы, удерживают головку напротив лопаточной впадины.
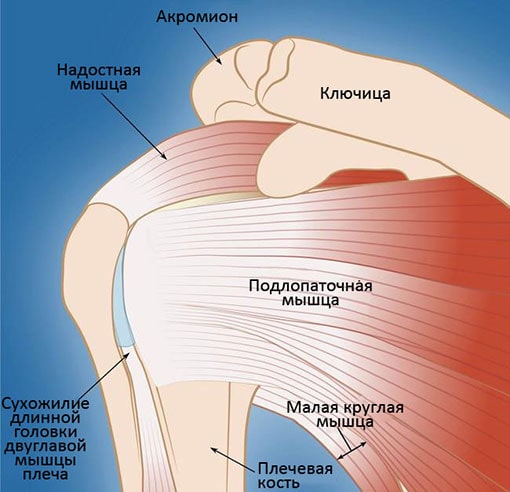
Окружающие головку сухожилия и мышцы манжеты обеспечивают возможность поднятия и вращения конечностью.
В свою очередь, за свободное скольжение элементов манжеты (например, сухожилий) во время совершения тех или иных видов движений рукой, отвечает субакромиальная бурса (заполненная жидкостью полость), размещенная в области лопаточного отростка – акромиона.
Травмирование сухожилий вращательной манжеты нередко приводит к формированию и развитию воспалительных процессов бурсы и, как правило, к появлению болевых ощущений.
Особенности разрыва ротаторной (вращательной) манжеты
Разрыв, как и различного рода травмы сухожилий (например, сухожилия надостной мышцы) вращательной манжеты ведут к частичной, либо полной утрате ее связи с плечевой головкой.
Изначально, даже незначительный разрыв представляет собой расслоение тканевой структуры, что, по мере совершения повседневной деятельности, может вести к полному ее разделению.
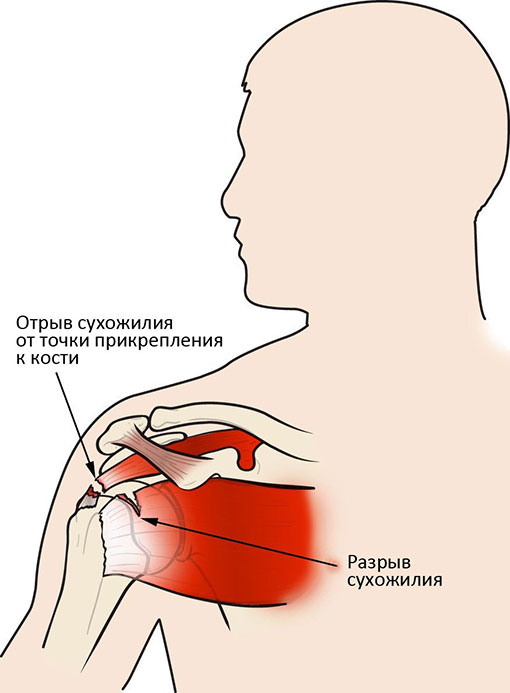
Подавляющее большинство разрывов манжеты приводит к отрыву сухожилия от кости в месте их соединения.
Типология разрывов
В зависимости от интенсивности, разрывы ротаторной манжеты подразделяются на следующие типы:
- частичные (неполные) - характеризуются частичным разделением анатомической структуры сухожилия;
- полнослойные (полные) – представляют собой абсолютное разделение тканевой структуры сухожилия, сопровождающееся полной потерей связи с костью и образованием дефекта в самой манжете.
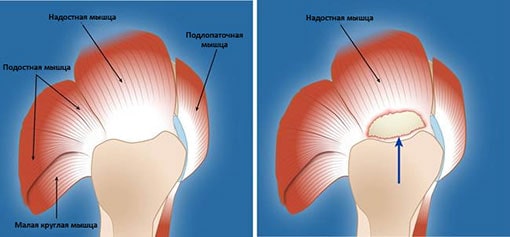
Слева на рисунке показаны формирующие вращательную манжету 4 сухожилия (вид сверху). В правой части изображения можно увидеть полное (полнослойное) отделение одного из сухожилий.
На рисунке слева показана здоровая вращательная манжета (фронтальная проекция). Справа – полнослойное отделение одного из сухожилий.
Основные причины образования разрывов манжеты
В медицине причины разрывов ротаторной манжеты сустава плеча принято делить на 2 типа (механизма):
- травма - провоцирует разрыв в случае интенсивного подъема тяжелых предметов, либо падения на отведенную в плечевой части конечности. Как правило, разрывы манжеты могут сопровождаться и иными видами травм – например, плечевыми вывихами, переломами ключицы и пр;
- дегенеративный разрыв – наиболее частая причина возникновения разрывов, возникающая вследствие медленно развивающегося износа сухожилий, что характерно для стареющего организма.
Как показывает практика, наиболее часто дегенеративным разрывам подвержена доминантная конечность. Однако, при этом, в случае повреждения манжеты со стороны одной руки, чрезвычайно высока вероятность повреждения манжеты и с другой.
Специалисты отмечают следующие факторы возникновения разрывов дегенеративного типа:
- регулярно повторяющиеся нагрузки на сухожилия и мышцы манжеты при совершении однотипных движений в суставе плеча. Например, сюда можно отнести занятия такими видами спорта, как тяжелая атлетика, теннис, бейсбол и т.д;
- рутинные (повседневные) нагрузки, связанные с совершением не связанной со спортом физической деятельности;
- нарушение кровоснабжения сухожилий и мышц вращательной манжеты, отвечающих за нормальную регенерацию тканей;
- формирование остеофитов (костных отростков) на нижней части акромиона лопаточной кости. Данное состояние, именуемое, как импинджмент плечевого сустава, постепенно ведет к деградации тканей и последующему разрыву сухожилий.
Основные факторы риска
Поскольку большая часть разрывов и иных повреждений вращательной манжеты, в первую очередь, спровоцированы возрастным износом тканей ее сухожилий, к основной группе риска следует отнести лиц в возрасте от 40 лет.
Кроме того, подобного рода травмы достаточно часто возникают у спортсменов, а также у тех, кто, в силу своей профессиональной (рабочей) деятельности, занимается подъемом тяжелых предметов, либо работает с поднятыми над головой руками (например, маляры и плотники).
У лиц молодого возраста, данного типа повреждения имеют травмирующий характер и возникают, как правило, при падении на отведенную в плечевом суставе конечность.
Симптоматика недуга
Основными симптоматическими индикаторами разрывов вращательной манжеты являются:
- болевые ощущения при подъеме/опускании конечности, а также пребывании в лежачем положении на поврежденном плече;
- ограничение двигательной амплитуды при плечевой ротации и/или отведении поврежденной конечности;
- наличие щелчков и хруста при совершении рукой некоторого вида движений.
Важно отметить, что именно болевой синдром является основным симптомом повреждения манжеты, зачастую сопровождающий данного рода травму с момента ее появления. В ряде случаев, неприятные ощущения могут быть незначительными и напоминать о себе лишь при совершении тех или иных повседневных движений подразумевающих, например, поднятие конечности над головой. И, если для купирования боли в данный период вполне достаточно принять ибупрофен или аспирин, то, в последствии, болевой синдром становится интенсивнее и начинает проявляться даже в состоянии покоя. При этом, прием обезболивающих не дает нужного результата.
Добавляющаяся к боли ограниченность двигательных функций в суставе плеча, также существенно затрудняет повседневную деятельность (расчесывание волос, одевание).
Особенности диагностических исследований
Сбор анамнеза и физикальное обследование
При первом посещении пациентом кабинета специалиста, врач проводит беседу на предмет наличия жалоб, а также осуществляет визуальный осмотр беспокоящего плечевого сустава. Целью первичного обследования является локализация болевых ощущений, а также выявление тех или иных суставных деформаций. Для этого, доктор оценивает мышечную силу пациента в момент выполнения вторым определенных движений больной конечностью.
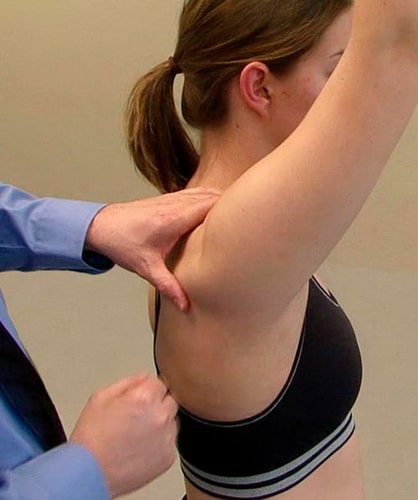
На рисунке показан процесс оценки специалистом суставной подвижности при выполнении пациентом ряда движений рукой.
Помимо плечевого сустава, осмотру подвергаются и другие прилегающие части тела (например, шея), что позволяет врачу исключить иные вероятные причины болевых ощущений, таких, как артрит или «защемление нерва».
Диагностирование посредством лучевых методик
В качестве дополнительных и более точных способов выявления повреждений ротаторной манжеты лечащими специалистами используются следующие лучевые диагностические методики:
- рентгенография – один из основных вариантов исследования, который, однако, не позволяет изучить состояние мягких тканей, в том числе сухожилий. Однако, с помощью рентгена можно определить наличие остеофитов в области лопаточной кости;
- МРТ или ультразвуковое исследование – данные диагностические методики обеспечивают достаточную для объективной оценки визуализацию мягких тканей. С их помощью специалист не только легко определит наличие, а также местоположение и интенсивность разрыва сухожилий вращательной манжеты, но и сможет оценить приблизительный возраст повреждения.
Лечение разрывов ротаторной манжеты
Как правило, если при повреждении манжеты пациент продолжает в полной мере пользоваться рукой, объем разрыва, скорее всего, усилится, а состояние сустава постепенно ухудшится.
Именно поэтому, наличие постоянных болей в области плечевого сустава является веской причиной для немедленного обращения к специалисту с целью своевременного выявления патологии, а также проведения курса лечения.
На сегодняшний момент существует несколько достаточно эффективных методик устранения последствий разрывов ротаторной манжеты, подбираемых врачом исходя из особенностей индивидуальной клинической картины, а также возраста, состояния здоровья пациента и степени повреждения.
Консервативные методики
Применяемые на сегодняшний день консервативные методики лечения разрывов вращательной манжеты являются достаточно эффективными и позволяют снизить интенсивность болевого синдрома, а также нормализовать функцию сустава плеча у подавляющего большинства пациентов (до 80%).
К наиболее распространенным вариантам консервативного лечения относятся:
- фиксация поврежденной конечности повязкой с целью временного обеспечения полного покоя;
- снижение физической деятельности, провоцирующей возникновение болевого синдрома;
- прием лекарственных препаратов противовоспалительного действия (например, ибупрофена);
- выполнение специально разработанного курса физиотерапевтических упражнений, направленных на восстановление силы прилегающих к суставу мышечных тканей, а также увеличение объема движений;
- инъекции противовоспалительных препаратов на основе кортикостероидов.
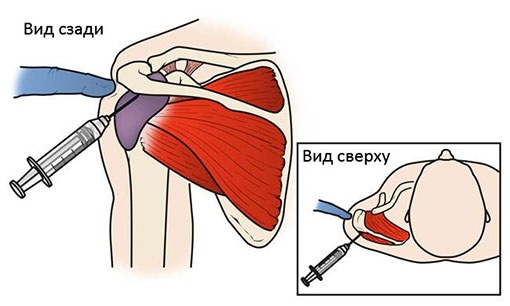
Устранить болевые ощущения и снять воспаление помогают кортикостероиды.
Основным преимуществом консервативных методик лечения можно считать возможность избежать хирургического вмешательства и, главным образом, его возможных побочных последствий:
- развития инфекции;
- связанных с применением анестезионных препаратов негативных явлений;
- устойчивой суставной контрактуры;
- продолжительного восстановительного периода (в сложных клинических ситуациях).
В свою очередь к недостаткам консервативных методик можно отнести:
- возможное увеличение протяженности разрыва с течением времени;
- обязательное ограничение двигательных функций поврежденной конечности.
Хирургические методики лечения
Хирургическая операция при устранении последствий повреждений вращательной манжеты может назначаться, главным образом, в случае неэффективности консервативных методик, а также при сохранении и развитии интенсивности болевых ощущений.
Особенно, данный вариант актуален для лиц молодого возраста, которые хотят оптимально быстро вернуться к повседневной деятельности или занятиям спортом.
Также, к показаниям к операции относятся:
- проявление симптомов в течении 6 месяцев или 1 года;
- относительная свежесть травмы;
- длина разрыва сухожилия свыше 3 см;
- выраженное нарушение двигательных функций сустава.
Суть хирургической методики заключается в рефиксации (прикреплении) отделенного сухожилия к головке кости плеча.
При этом на сегодняшний день специалистами применяются различные варианты операций, подбор которых осуществляется исходя из индивидуальных особенностей клинической картины, а также состояния здоровья пациента.
В случае выявления неполных (частичных) разрывов того или иного сухожилия, больному назначается «дебридмент». Целью данного типа операции является обеспечение нормального скольжения манжеты при совершении движений путем хирургического «сглаживания» прилегающих тканей и, непосредственно, поверхности разрыва.
В случае полного отделения сухожилия рекомендуется его рефиксация к естественным местам соединения с костью.
Поскольку современные операции проводятся по малоинвазивной технологии, их можно выполнять амбулаторно, не госпитализируя пациента в стационар.
С целью восстановления вращательной манжеты, а также устранения других параллельных проблем в суставе, в большинстве случаев, используется артроскопическая технология.
Особенности артроскопической операции
Суть артроскопической операции заключается в предварительном формировании небольших кожных проколов, через которые специалист вводит миниатюрную камеру (артроскоп) и специальный инструментарий. Именно благодаря артроскопу врач может наглядно видеть текущее состояние манжеты и выполнять нужные манипуляции.
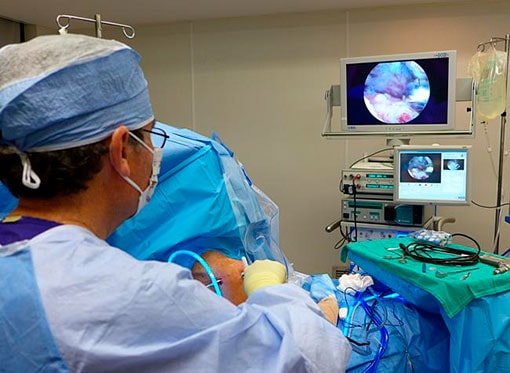
Инструментарий и артроскоп обладают компактными размерами, что не требует больших рассечений мягких тканей.
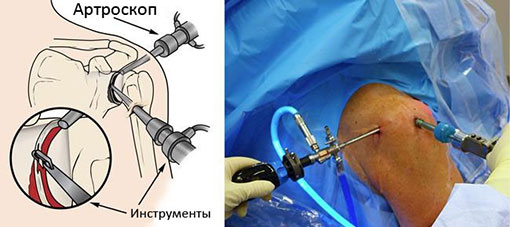
Практически все виды артроскопий выполняются амбулаторно ввиду минимальной инвазивности процедуры.
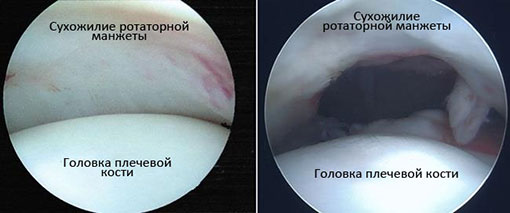
На фото слева показан сустав плеча в нормальном состоянии. Справа – показан дефект сухожилия манжеты в районе головки кости плеча.
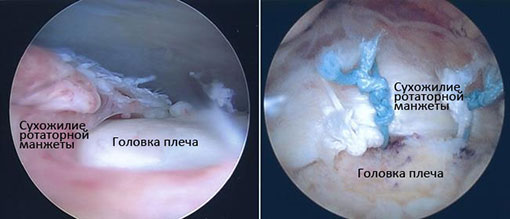
На фото слева показан разрыв сухожилия, справа – итог его рефиксации к бугорку плечевой головки.
Результаты операции
После успешно выполненной хирургической операции, большая часть пациентов отмечает снижение интенсивности болевых ощущений, а также увеличение мышечного тонуса.
В списке факторов, негативно влияющих на эффективность операции, числятся:
- массивность повреждения;
- низкое качество суставных тканей;
- несоблюдение пациентом восстановительных рекомендаций;
- преклонный возраст больного (от 65 лет);
- вредные привычки.
Вероятные послеоперационные осложнения
Как и при любом виде хирургического вмешательства, вероятно развитие тех или иных осложнений:
- интенсивное кровотечение;
- последствия воздействия анестезионных препаратов;
- травмирование нервных окончаний (например, нерва, отвечающего за функционирование дельтовидной мышцы);
- инфицирование;
- послеоперационное отделение дельтовидной мышцы, отсекаемой согласно технологии во время проведения хирургической процедуры;
- формирование суставной контрактуры (устраняется путем агрессивной физиотерапии);
- повторный разрыв сухожилия.
Послеоперационная реабилитация
Устранение болевых ощущений
Болевые ощущения – это естественный этап послеоперационного заживления, интенсивность которого снижается применением лекарственных противовоспалительных и/или анестезионных препаратов, назначаемых специалистом.
Иммобилизация
Непосредственно после проведения хирургического вмешательства, в течение первых полутора месяцев, рука пациента фиксируется в подвешенном состоянии и находится в состоянии покоя для наилучшего заживления поврежденных во время операции мягких тканей.
Разработка суставных движений (пассивная мобилизация)
Продолжительная мышечная слабость в прооперированной области является закономерным явлением. Поэтому, для восстановления нормального тонуса мышц, пациенту показана так называемая пассивная мобилизация сустава плеча. Данная процедура выполняется при участии лечащего специалиста и заключается в перемещении врачом руки больного в различных направлениях.
Ориентировочно через 1-1,5 месяца после операции пациент начинает проходить этап активных упражнений, выполняемых самостоятельно без участия доктора. Данный курс занятий возвращает возможность полноценного контроля за движениями руки. Спустя приблизительно еще 1 месяц, больной проходит курс упражнений с тяжестями, что обеспечивает укрепление суставных и прилегающих мышц.
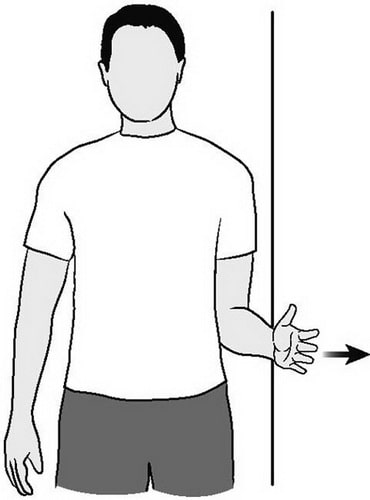
На рисунке показан пример одного из упражнений, когда пациент тыльной стороной кисти, как бы пытается отодвинуть стену (изометрическая плечевая ротация наружного типа).
Согласно многолетним медицинским наблюдениям, процесс полного восстановления прооперированной области занимает от 4 месяцев до полугода после проведения хирургического вмешательства.
Важно отметить, что реабилитация (восстановление) является обязательным этапом, обеспечивающим нормализацию мышечной силы и объема движений, а также позволяющим в краткосрочной перспективе вернуть человека к полноценной жизни.
Стоимость услуг
| Название | Стоимость |
|---|---|
|
Первичное посещение специалиста
|
2 400 рублей |
|
Повторное посещение кабинета специалиста
|
бесплатно |
|
Артроскопическое восстановление ротаторной манжеты
|
от 79 000 до 109 000 рублей |
|
PRP-терапия и плазмолифтинг
|
4 000 рублей (одна инъекция) |
|
Послеоперационный прием специалиста
|
бесплатно |



