Анатомические особенности стопы
Ознакомление с анатомическими особенностями стопы следовало бы начать с голеностопного сустава, образованного таранной костью и 2-мя берцовыми. Данные кости соединяются в единую систему при помощи большого количества связок, обеспечивающих голеностопному суставу столь важную стабильность и эластичную подвижность при совершении самых различных движений во время бега, прыжков, приседаний и, разумеется, ходьбы.
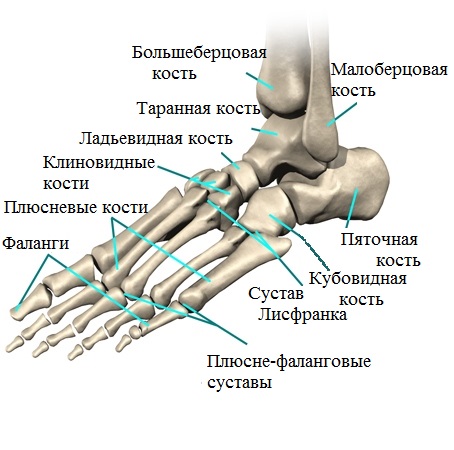
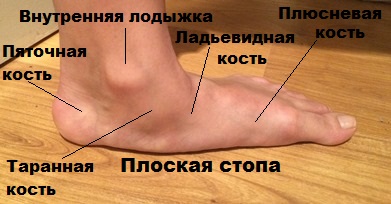
Стопа, в свою очередь, делится на передний, задний, а также средний отделы. При этом, в заднем отделе имеется так называемый подтаранный сустав, нарушения которого и представляют собой одну из значимых причин формирования плоскостопия.
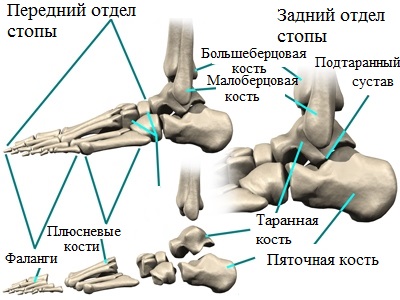
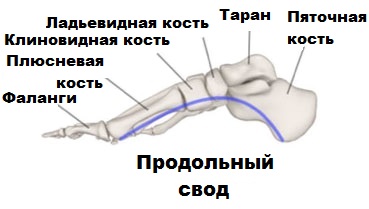
Средний отдел состоит из 3-х клиновидных, а также кубовидной и ладьевидной костей, обладающих особыми свойствами. Под воздействием связок и мышц стопы и голени, в некоторых случаях, происходит своего рода блокировка суставов, расположенных между вышеупомянутыми костями. В итоге это приводит к образованию весьма жесткого продольного свода. Патологические изменения нормального положения костей среднего отдела ступней, в купе с нарушением работы ряда сухожилий и мышц голени, негативно влияют на положение всего продольного свода в процессе совершения каких-либо движений. Именно это условие и является причиной формирования плоскостопия.
Передний отдел стопы сформирован фалангами пальцев, а также плюсневыми костями.
Благодаря физиологическим особенностям строения, а именно арочному типу сложения, ступня, в процессе движения, может менять свою жесткость.
Плюсневые кости поперечного свода образуют своего рода арку (дугу). При совершении движений, головки 1-й и 5-й плюсневых костей становятся опорными элементами поперечного свода.
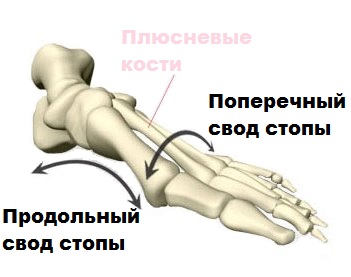
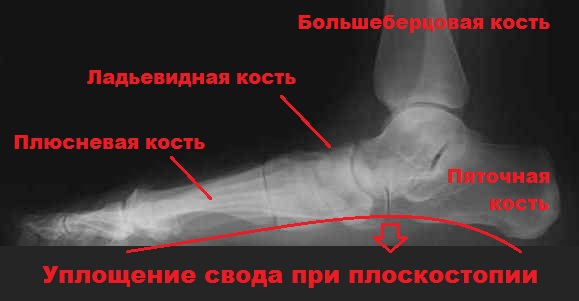
Продольный свод, имеющий аналогично поперечному арочную или дугообразную структуру, состоит из 1-й плюсневой, пяточной, ладьевидной, таранной и клиновидной костей. В этом случае роль точек опоры выполняют головки 1-й плюсневой кости и пяточный бугор.
Мышцы, связки и сухожилия стопы
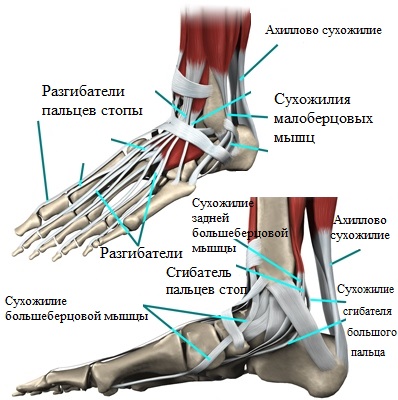
Ахилл, как одно из важнейших образований, обеспечивает соединение пяточной кости и икроножной мышцы и позволяет плавно идти (не хромая), а также стоять на носочках.
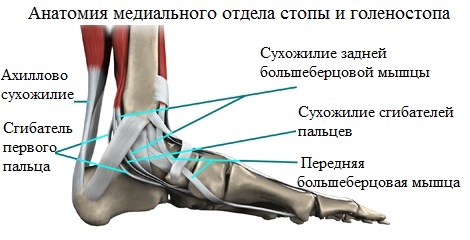
Сухожилие задней большеберцовой мышцы - не менее значимое анатомическое образование, поддерживающее продольный свод ступней. Соединенное с ладьевидной костью, оно транслирует на нее усилия при совершении движения.
В этой ситуации, ладьевидная кость принимает положение, обеспечивающее стопе формирование необходимого для выполнения рессорной функции жесткого свода. Дегенеративные изменения сухожилия задней большеберцовой мысли, а также повреждения различного характера ведут, в конечном итоге, к прогрессированию плоскостопия.
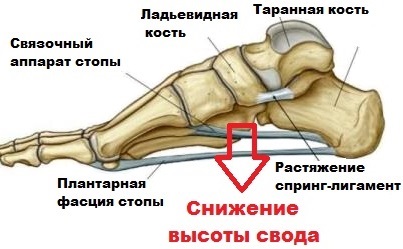
Поддерживать продольный свод, помимо сухожилий и мышц, помогают окружающие таранно-ладьевидный сустав связки.
Таранно-пяточная связка, работающая в группе с плантарной фасцией и сухожилием большеберцовой мышцы, обеспечивает поддержку и фиксацию продольного свода в процессе движения. Растяжения и разрывы любого характера этой связочной группы стопы ведут к сильному напряжению мышц, болевому синдрому, патологическому смещению костей и, в итоге, деформационным изменениям и уплощению.
Мышцы, связки, сухожилия и кости стопы, объединенные и работающие в единой системе, обеспечивают плавность и легкость движения.
Особенности продольного плоскостопия и причины прогрессирования недуга
Продольное плоскостопие выражается в уменьшении внутреннего продольного свода и, как следствие, появлении патологических деформационных изменений, сопряженных с нарушением двигательных функций.
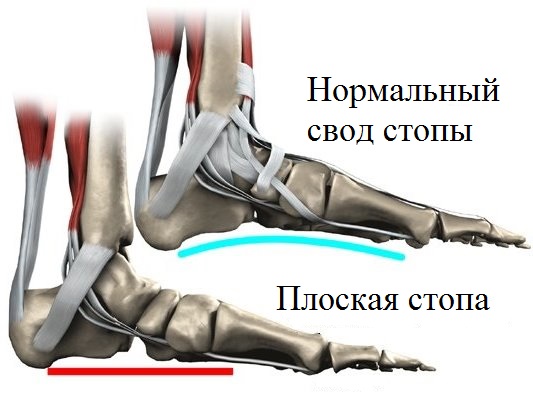
Уплощение стопы, наряду с деформационными изменениями ее задних отделов, проявляется не сразу. Изначально, уменьшение продольного свода, в том числе и распластанность стопы, определяются исключительно в вертикальном положении пациента. В случае же отсутствия нагрузки, стопа принимает нормальную форму.
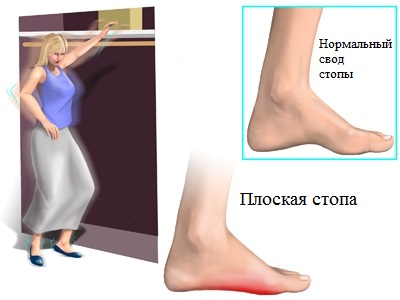
По мере прогрессирования патологии, уплощение продольного свода наблюдается у пациента даже в положении лежа, т.е. без какой-либо нагрузки. Кроме того, данная стадия заболевания сопровождается видимой деформацией задней части ступни.
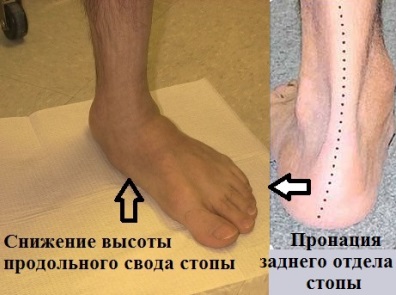
С развитием патологии определение продольного свода "на глаз" становится невозможным, а деформационные изменения задних отделов ступни, включая вальгус пяточной кости – все более очевидными.
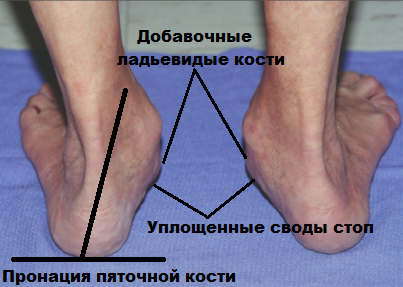
Постепенно, количество и качество движений в ступне значительно уменьшаются, а голеностопный сустав испытывает существенные нагрузки. При этом, состояние пациента отягощается серьезными деформационными изменениями, болью, трудностями и дискомфортом при ходьбе и т.д. Без хирургического вмешательства, устранить заболевание становится невозможным.
Причины формирования заболевания
Одним из главных источников возникновения и последующего прогрессирования продольного плоскостопия считается добавочная ладьевидная кость.
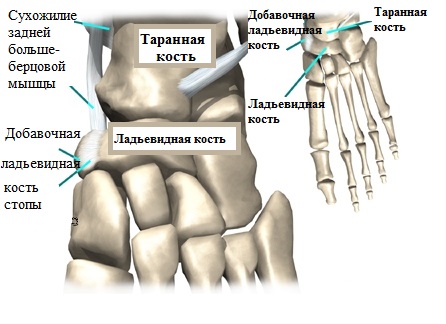
Формирование добавочной ладьевидной кости происходит еще в младенчестве ввиду не сращения так называемых ядер окостенения, несущих ответственность за формирование непосредственно ладьевидной кости. При этом, наличие первой ни коим образом не отражается на состоянии человека.
Проблемы возникают при травмировании, когда фиброзная межкостная связь нарушается и основная ладьевидная кость смещается относительно добавочной.
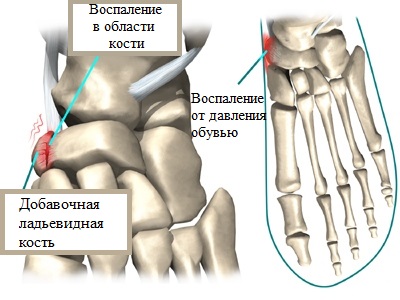
В случае повреждения фиброзной ткани при ходьбе, зачастую наблюдается повышенная межкостная подвижность, вызывающая дискомфорт и болевые ощущения. При этом тесная обувь (особенно модельная), сдавливая стопу и, в частности, добавочную ладьевидную кость, провоцирует возникновение отечностей и дополнительных дискомфортных ощущений.
Важно отметить, что точка присоединения сухожилия большеберцовой мышцы располагается в районе добавочной ладьевидной кости.
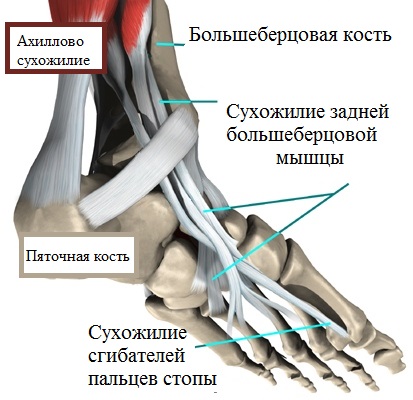
При совершении движений (например, ходьбы) сухожилие как бы отводит от основной ладьевидной кости добавочную. Поскольку кости значительно расходятся друг от друга, вызывая дискомфортные ощущения, сухожилие большеберцовой мышцы более не поддерживает продольный свод, провоцируя образование плоскостопия.
Дисфункция сухожилия задней большеберцовой мышцы
Любой характер травмирования сухожилия большеберцовой мышцы в большинстве случаев ведет к возникновению и прогрессированию плоскостопия.
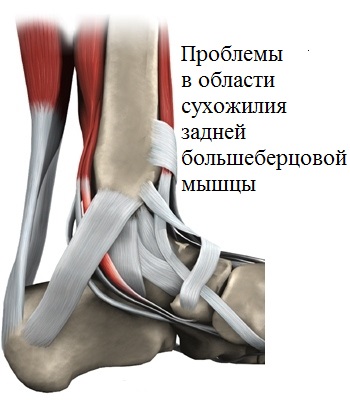
Как уже было сказано выше, сухожилие большеберцовой мышцы соединяется с бугристостью ладьевидной кости, принимая непосредственное участие в поддержании свода при совершении движений.
Сухожилие, состоящее из огромного числа переплетенных между собой коллагеновых волокон, при наличии ряда заболеваний (например, диабета или ревматоидного артрита) проходит стадию дегенеративного перерождения.
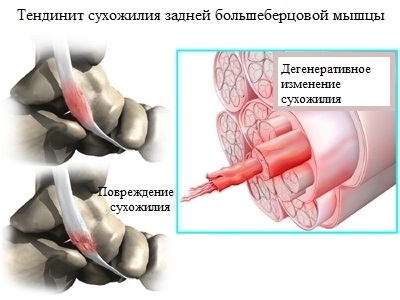
Благодаря переплетенной структуре волокон, сухожилие обладает высокой прочностью на разрыв. Однако, при наличии микротравм, а также с возрастом, положение волокон изменяется, замещаясь рубцовой тканью.
Итогом таких дегенеративных изменений становится снижение прочности и эластичности сухожилия задней большеберцовой мышцы, что негативно сказывается на его работе и является причиной разрыва, а также неспособности полноценного поддержания продольного свода.
Проблемы травмирования связок стопы
Важно заметить, что травмирование связок суставов заднего и среднего отделов в значительной мере способствует возникновению плоскостопия. Кроме того, слабость связочного аппарата негативно влияет на работу суставов приводя к появлению вывихов и растяжений. Это может быть смещение ладьевидной кости, подвывих расположенной в подтаранном суставе пяточной кости, растяжение связок и т.д.
Симптомы недуга
Изначально при плоскостопии наблюдается некоторая припухлость, а также дискомфортные ощущения в области внутренней или медиальной поверхности стопы. Некоторые пациенты отмечают серьезные трудности при совершении повседневных движений в течении дня, выполнении даже несложных физических упражнений и т.д.
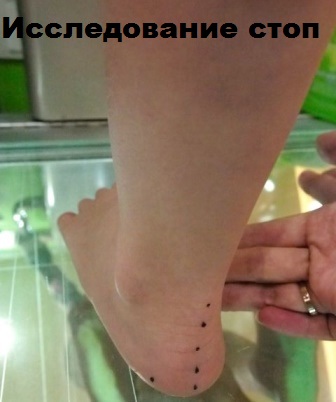
Диагностика плоскостопия
Диагностирование плоскостопия включает, изначально, клинический осмотр, сбор анамнеза, проверку состояния голеностопных связок и сухожилий, а также тестирование мышечной силы. Кроме того, сделать те или иные выводы о степени плоскостопия специалист может по степени уплощения продольного внутреннего свода.
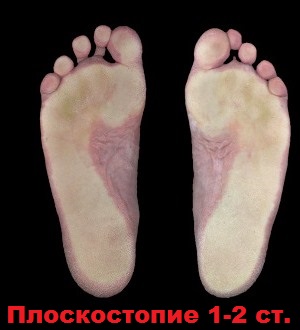
С целью оптимально точного диагностирования продольного плоскостопия врач назначает плантограмму, позволяющую по полученному отпечатку стопы определить стадию недуга и подобрать наиболее эффективные методики его лечения.
Также, для получения точной информации о положении костей стопы, как в покое, так и под нагрузкой, специалист использует данные рентгенограммы в различных проекциях.
МРТ-визуализация – еще один способ диагностики состояния связок, мышц и сухожилий. Так, к примеру, тенидинит сухожилия задней большеберцовой мышцы можно выявить исключительно при помощи МРТ, поскольку на рентгеновских снимках такое воспаление не определяется.
Только после изучения клинической картины, а также данных плантографии и рентгенографии, специалист может установить степень плоскостопия и, учитывая все нюансы состояния здоровья пациента, назначить соответствующее и наиболее эффективное лечение недуга.
На первых стадиях плоско-вальгусной деформации определенную результативность могут принести консервативные методики лечения. При наличии сложной степени заболевания врач назначает оперативное вмешательство.
Методика и масштабы хирургических манипуляций устанавливаются в индивидуальном порядке с учетом степени деформационных изменений, а также возрастных особенностей и уровня активности пациента.
Методики устранения продольного плоскостопия
Консервативные методики
Как было сказано выше, лечение плоско-вальгусной деформации при помощи консервативных методик является целесообразным исключительно на начальных этапах заболевания. Пока стопа обладает определенной эластичностью, корректировать те или иные ее деформационные изменения вполне возможно путем подбора специальной ортопедической обуви, а также индивидуально изготовленных стелек-супинаторов.
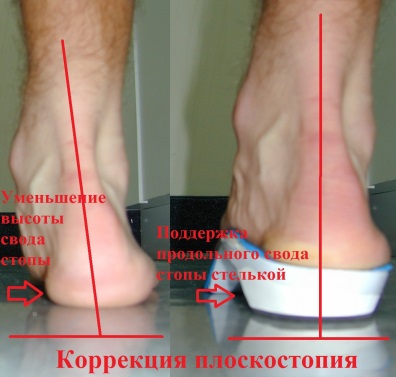
Супинаторы, период использования которых составляет 6-12 мес, изготавливаются с учетом индивидуальных анатомических особенностей стопы пациента из становящихся пластичными при разогреве материалов. Охлаждаясь, супинатор фиксирует необходимую форму и применяется с целью профилактики, а также предотвращения прогрессирования плоскостопия.
Хирургические методики
На последних стадиях заболевания, а также ввиду отсутствия каких-либо положительных результатов при консервативных методиках воздействия, специалист принимает решение о хирургическом вмешательстве.
В современных условиях развития медицины было разработано внушительное количество операционных методик устранения плоскостопия, многие из которых прекрасным образом зарекомендовали себя, как наиболее результативные и безболезненные.
Важно заметить, что в своей практике доктор Якушев использует методы лечения, неоднократно подтвердившие свою эффективность и применяемые в ведущих клиниках не только в России, но и за рубежом.
Операции при 1-2 степени плоскостопия
Нарушение работы сухожилия задней большеберцовой мышцы ведет к формированию продольного плоскостопия.
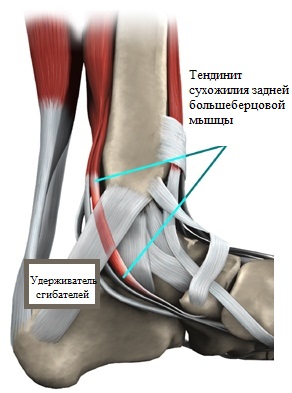
Благодаря своим анатомическим особенностям, задняя большеберцовая мышца отвечает за подъем продольного свода, а также фиксацию такого его положения в процессе движения.
Дисфункция сухожилия данной мышцы и провоцирует в большинстве случаев продольное плоскостопие.
На начальных этапах недуга, а также в силу молодого возраста, пациенту назначаются преимущественно малоинвазивные (малотравматичные) хирургические операции.
К таким операциям, дающим при определенных условиях превосходный результат, относится подтаранный артроэрез, основанный на введении в район сустава, расположенного между таранной и пяточной костями, специального имплантата.
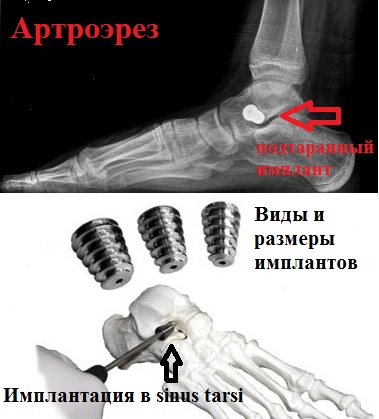
При наличии у пациента плоско-вальгусной деформации или плоскостопия, может наблюдаться пяточная гиперпронация, выражающаяся в нарушении стабильности связок подтаранного сустава. В этом случае, устанавливаемый имплантат позволяет эффективным образом и в нужную сторону изменить высоту продольного свода путем блокировки пронации пятки.
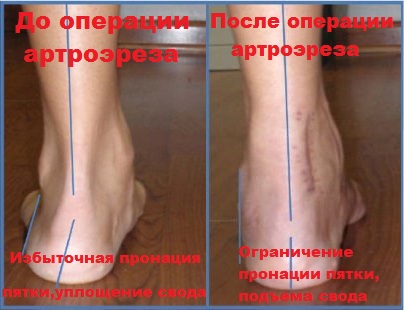
Итогом данного вида операции становится нормализация походки, а также снижение, либо полное исчезновение болевых ощущений и усталости при ходьбе. Кроме того, после прохождения послеоперационной реабилитации, пациент может не ограничивать себя при подборе обуви.
В большинстве случаев артрорез выполняется в комбинации с операциями на сухожилии задней большеберцовой мышцы. При наличии воспалений и/или дистрофии тканей сухожилия (тендинита), проводится очищение поврежденной и воспаленной области от хрящевых обломков (малоинвазивный дебридмент).
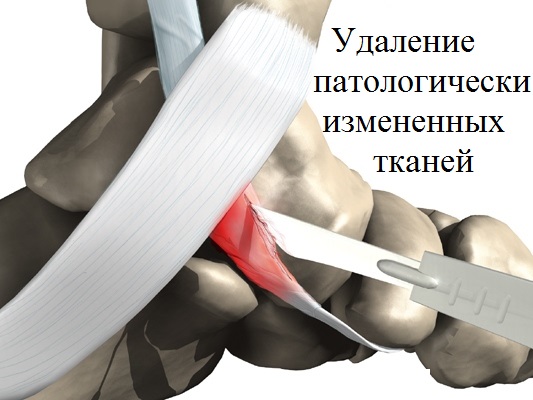
Как было сказано выше, хирургическое вмешательство выполняется малоинвазивно с использованием артроскопического прибора и особого инструментария, вводимых через маленькие проколы.
Такая операционная методика существенно снижает риск повреждения сухожилий и расположенных вблизи нее тканей, отличается незначительным болевым порогом, а также требует минимум времени на восстановление.
В случае травмирования сухожилия требуется его восстановление. При незначительных повреждениях (в том числе и разрывах), врач может ограничиться наложением швов. При наличии серьезных травм поврежденные ткани заменяются (протезируются) трансплантатом.
В некоторых случаях, когда дегенерация тканей сухожилия задней большеберцовой мышцы слишком велика и восстановление не имеет смысла, специалист пересаживает на ладьевидную кость сухожилие другой мышцы.
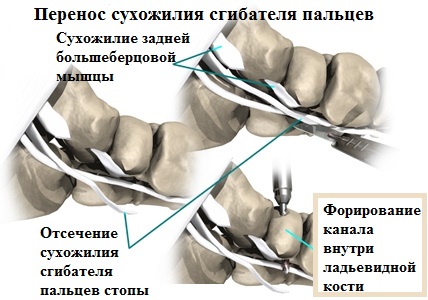
Для этого врач применяет сухожилие сгибателя пальцев ступни, прикрепляя его к ладьевидной кости. Оказавшись на новом месте, сухожилие берет на себя все функции по поддержке продольного свода.
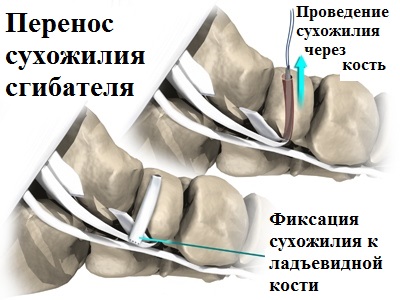
При устранении продольного плоскостопия, наиболее распространенной операционной процедурой является подтаранный артроэрез выполняемый в сочетании с рефиксацией сухожилия большеберцовой мышцы. В этом случае, воспаленные ткани, окружающие добавочную кость, а также сама кость удаляются, а сухожилие задней большеберцовой мышцы, присоединенное к добавочной кости, отделяется и перемещается на основную ладьевидную кость.
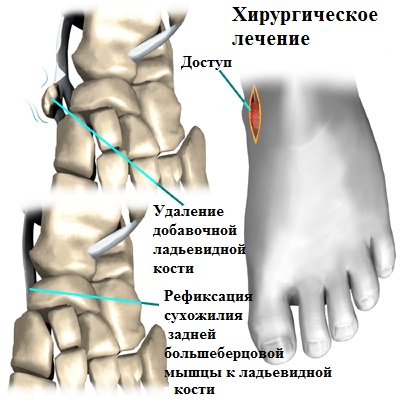
Закрепление переносимого сухожилия, в этом случае, осуществляется при помощи интерферентных винтов, обеспечивающих его надежное прикрепление к ладьевидной кости до полного сращения.
После таких хирургических манипуляций наблюдается быстрое восстановление походки, устранение болевых ощущений, а также, что наиболее важно, нормализация высоты свода стопы.
Операции при 2-3 степени плоскостопия
Корригирующая остеотомия (операция) – еще одна хирургическая методика, успешно применяемая для эффективного устранения продольного плоскостопия преимущественно у лиц молодого возраста.
Суть остеотомии заключается в пересечении инструментарием кости, части которой, затем, фиксируются в требуемом (нормальном) положении.
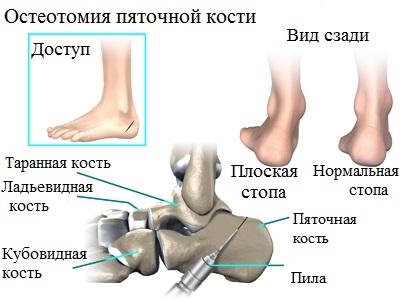
Целью такого хирургического вмешательства является устранение тех или иных деформационных изменений. При этом, именно эта операция считается более предпочтительной альтернативой артродезу, особенно если речь идет о пациентах молодого возраста, чьи суставы обладают природной эластичностью и не имеют значительных разрушений.
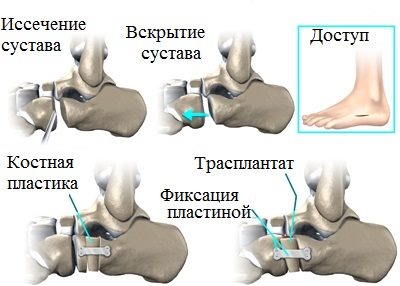
Артродез, заключающийся, по сути, в иссечении сустава и дальнейшем его сращении – процедура вынужденная и показанная исключительно в тяжелых случаях, когда иные хирургические методики не эффективны.
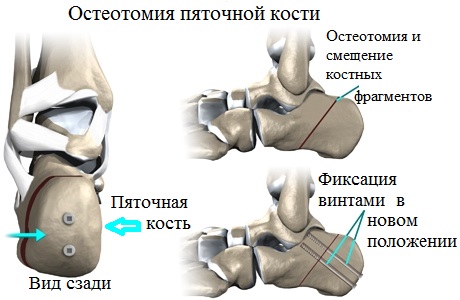
При подборе вида операции, оптимально соответствующей конкретной клинической картине, специалист учитывает внушительный спектр различных факторов и индивидуальных особенностей состояния здоровья пациента. Поскольку в медицинской практике весьма часто наблюдается наличие одновременно поперечного и продольного плоскостопия, важно устранить обе разновидности деформационных изменений.
Операции при 4 степени плоскостопия
При выявлении у пациента фиксированного ригидного продольного плоскостопия, сопровождаемого значительными деформационными изменениями, специалистами назначается и проводится тройной артродез. Данная операционная методика является оптимальным решением для лиц с плоскостопием 4 степени.
Путем замыкания пяточно-кубовидного, таранно-ладьевидного, а также пяточно-таранного суставов, врачам удается практически полностью устранить вызванные артрозом дискомфортные и болевые ощущения.
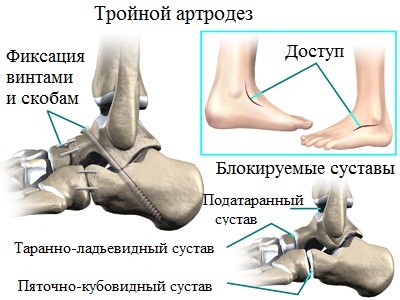
Благодаря иссечению изношенных суставов, представляется возможным устранить тяжелую деформацию стоп, восстановить продольный свод, а также избавить пациента от боли. Основным залогом успеха данной хирургической методики является качество применяемых металлических фиксаторов (скоб, винтов, пластины, спиц).
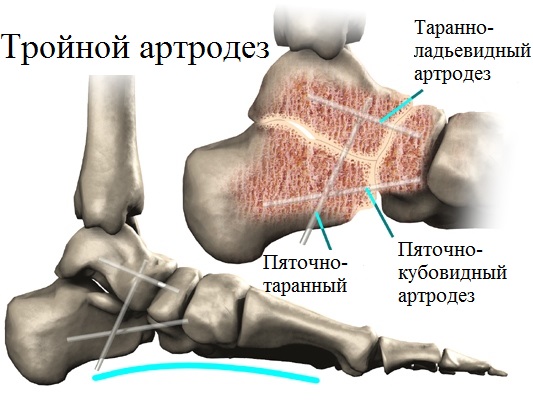
В своей медицинской практике доктор Якушев применяет исключительно новейшие зарубежные металлофиксаторы с высокими показателями биоинертности. Это обеспечивает превосходное соединение и удержание иссекаемых костей до полного их сращения.
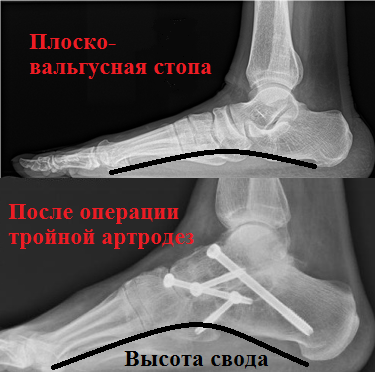
В заключение очень важно сказать, что выбор той или иной операционной методики по устранению плоскостопия определяется специалистом в процессе предварительной беседы с пациентом. Это обусловлено тем, что наибольшая эффективность результата напрямую зависит от взаимодействия обеих сторон.
Стоимость услуг
| Название | Стоимость |
|---|---|
|
Первичная консультация травматолога-ортопеда
|
2 400 рублей |
|
Повторная консультация специалиста
|
бесплатно |
|
Реконструкция стоп при продольном плоскостопии 1-2 степени.
|
от 39 000 до 69 000 рублей (внимание: стоимость расходных материалов определяется исходя из тяжести деформационных изменений, сложности хирургических манипуляций, а также количества используемых имплантов) |
|
Реконструкция стоп при продольном плоскостопии 2-3 степени
|
от 69 000 до 99 000 рублей (внимание: стоимость расходных материалов определяется исходя из тяжести деформационных изменений, сложности хирургических манипуляций, а также количества используемых имплантов) |
|
Реконструкция стоп при продольном плоскостопии 3-4 степени
|
от 99 000 до 159 000 рублей (внимание: стоимость расходных материалов определяется исходя из тяжести деформационных изменений, сложности хирургических манипуляций, а также количества используемых имплантов) |
|
Изготовление супинаторов по индивидуальному шаблону
|
4 900 рублей (одна инъекция) |
|
Послеоперационный прием травматолога — ортопеда
|
бесплатно |



